Informations générales
La Séquence de Pierre Robin, une maladie rare
Suite à la Séquence de Pierre Robin, la maladie rare de notre enfant, Lysiane souffre de trois déformations orofaciales:
- micrognathie: une mâchoire inférieure sous-développée, et retrognathie: le positionnement arrière anormal de sa mâchoire inférieure vers la postérieurer;
- glossoptose: la rétraction arrière anormale et le positionnement verticalisé de sa langue vers l’arrière de sa gorge, obstruant son pharynx et bloquant ses voies aériennes;
- fente vélaire, causée par la présence de sa langue dans une position rétractée et verticale en arrière de sa gorge pendant le développement prénatal.
Dans un langage informel, la micrognathie signifie que le bébé a une très petite mâchoire inférieure et un menton; La rétrognathie ressemble à une « surocclusion » sévère. Une fente vélaire signifie qu’il y a un petit trou dans le palais mou et arrière de la bouche. Cependant, le deuxième terme technique, la glossoptose, est plus difficile à visualiser. Étant donné que la glossoptose est la déformation qui constitue généralement le danger le plus grave pour la santé et le développement du bébé de Séquence de Pierre Robin, il vaut la peine d’illustrer ce qui suit.
Normalement, la langue se pose à plat, horizontalement, au sol de la bouche. Quand un bébé souffre d’une glossoptose, la langue reste enfoncée, à l’arrière de la bouche, et elle se soulève, presque verticalement. Dans l’image ci-dessous, le gros objet rose/rouge est la langue du bébé.
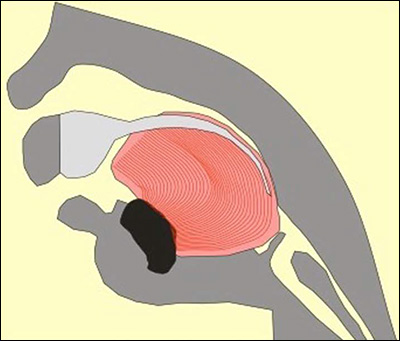
En regardant l’illustration ci-dessus, on peut voir pourquoi il s’agit d’une position extrêmement dangereuse pour la langue. Dans cette position, le pharynx du bébé (voies aériennes supérieures) est presque complètement obstrué. Quand un bébé avec une Séquence de Pierre Robin essaie de respirer, vous ne voyez pas seulement le regard de panique sur le visage du bébé; Vous pouvez également entendre le son de la langue du bébé obstruant les voies respiratoires supérieures du bébé, car le bébé se bat pour l’air ou pour avaler du lait.
Les dossiers médicaux de Lyon indiquent une naissance dangereuse et difficile, avec un score d’Apgar de 1 / 4 / 8 / 8. Un score d’Apgar de « 0 » indique une mort apparente; Lysiane est née avec un score Apgar de « 1 », sur une échelle de 1 à 10. Les efforts initiaux de réanimation d’urgence incluaient l’assistance manuelle de ventilation; Cela a échoué, alors, dans sa 3ème minute de vie, Lysiane a reçu un masque laryngé. À sa 29e minute de vie, Lysiane a été intubée – un tube a été placé dans sa bouche et à travers ses voies respiratoires, et connecté à une machine de ventilation, qui a poussé de l’air dans ses poumons. Elle a ensuite été emmenée dans l’unité de réanimation néonatale, qui fournit le niveau de soins d’urgence le plus élevé possible de la Croix-Rousse pour les nouveau-nés dans les conditions de santé les plus précaires. Selon le dossier médical français (« Résumé de Séjour »), Lysiane souffrait de détresse respiratoire par inhalation de liquide amniotique clair, ainsi que d’obstruction des voies respiratoires supérieures causées par la Séquence de Pierre Robin (« ILAC + obstructive sur Séquence de Pierre Robin »).
Sur son deuxième jour de vie, Lysiane a été extubée. Après 6 jours dans l’unité de réanimation néonatale, l’état de Lysiane a été stabilisé. Elle a ensuite été transférée au service de soins intensifs.
Dans le service de soins intensifs, le traitement de l’obstruction de ses voies aériennes supérieures et des difficultés respiratoires consistait à la positionner sur son ventre – Lysiane a été placée ainsi pour dormir. Le sommeil sur le ventre est une pratique qui est fortement déconseillée pour les bébés en bonne santé, car de nombreuses études médicales ont démontré une augmentation de cinq à dix fois du risque de syndrome de « mort subite du nourrisson » lorsque les bébés sont placés sur le ventre pour dormir. Dans l’unité de soins intensifs, on nous a dit que le but de ce type de positionnement pour un enfant souffrant de la Séquence de Pierre Robin est que lorsque le bébé dort sur son ventre, son visage pointe vers le bas; Cela fait tomber sa langue dans sa bouche, et donc hors de sa gorge. Avec la langue tombée vers l’avant dans la bouche, et hors de la gorge, l’obstruction des voies aériennes supérieures d’un bébé d’une Séquence de Pierre Robin est temporairement soulagée. Le sommeil sur le ventre pour Lysiane a été effectué sous surveillance par un équipement médicale, probablement destinés à limiter les dangers du syndrome de mort subite du nourrisson.
En dépit d’un positionnement sur le ventre, Lysiane a continué à faire face à la fois aux difficultés respiratoires et aux difficultés d’alimentation. Le dossier médical indique que Lysiane souffrait de fatigue respiratoire, de signes de lutte, d’hypercapnie – niveaux anormalement élevés de dioxyde de carbone dans le sang – et de désaturation – niveaux anormalement bas d’oxygène dans le sang (« fatigue respiratoire avec signes de lutte et hypercapnie »; « Désaturations avec signes de lutte »). En conséquence, après moins d’une semaine dans le service de soins intensifs, Lysiane a dû être remise sur une machine de ventilation, en raison de ses difficultés respiratoires. Lysiane a été connectée par des tubes à une machine fournissant une assistance ventilatoire à haut débit. Cette machine de ventilation l’a aidée à respirer et à assurer des niveaux d’oxygène suffisants, empêchant ainsi le risque de lésions cérébrales causées par des épisodes répétés de désaturation en oxygène.
Lysiane n’est jamais revenue à la maison. Elle est née à l’hôpital de la Croix-Rousse et elle est restée à l’hôpital de la Croix-Rousse, dans le service de soins intensifs, où elle recevait une aide à la ventilation à haut débit – sans date de sortie de prévue. Cela a continué jusqu’à ce que nous, les parents de Lysiane, décidions finalement de prendre en main la vie et la santé de notre bébé, et de la transférer de France en Allemagne. En Allemagne, Lysiane a reçu un traitement médical hautement spécialisé, le traitement TPP, pour sa maladie rare, la séquence de Pierre Robin, à l’Universitätsklinikum (Hôpital universitaire de Tübingen), à Tübingen, en Allemagne, le 2 mai 2017.
Le traitement TPP que nous voulions – une introduction au traitement TPP
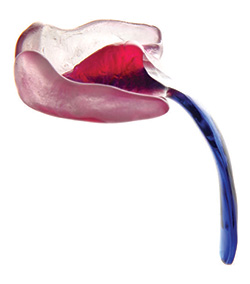
En tant que parents de Lysiane, nous voulions que Lysiane reçoive un traitement médical spécifique pour sa maladie rare: le traitement TPP. Le traitement TPP est le seul traitement médical pour la Séquence de Pierre Robin disponible aujourd’hui qui supprime l’obstruction des voies respiratoires supérieures du bébé et qui corrige en même temps sa cause anatomique sous-jacente – la glossoptose – sans aucune intervention chirurgicale. Ce fait, que le traitement TPP supprime l’obstruction des voies respiratoires supérieures du bébé et corrige sa cause anatomique sous-jacente, la glossoptose, rend le traitement TPP fondamentalement différent de l’assistance ventilatoire que Lysiane a reçu au cours des cinq premières semaines de sa vie. Voici une photo montrant un exemple du dispositif TPP:
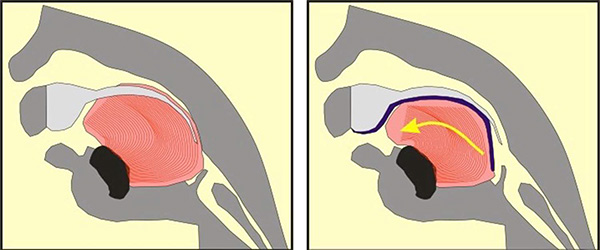
Vous trouverez ci-dessous une illustration montrant comment fonctionne le TPP. Le gros objet rose/rouge est la langue du bébé. Dans l’image en coupe transversale à gauche, le patient de Séquence de Pierre Robin n’a pas de dispositif TPP; La position arrière anormale de la langue bloque la voie aérienne supérieure, créant des problèmes de respiration et d’alimentation potentiellement mortels. Dans l’illustration à droite, le dispositif TPP est en place; Il est représenté par une ligne bleu foncé. La ligne bleu foncé commence dans les crêtes alvéolaires supérieures (où les dents avant supérieures finiront par croître), se poursuit le long du palais supérieur, recouvre la fente dans le palais, puis s’étend vers le bas. Dans l’image à droite, vers le côté droit, on peut voir cette extension de ligne bleu foncé qui plonge vers le bas poussant la base de la langue vers l’avant de la bouche. En déplaçant la langue vers l’avant, le dispositif TPP libère instantanément la gorge – sans aucune intervention invasive.
Sur la gauche, sans le dispositif TPP; à droite, avec le dispositif TPP
Le traitement TPP est une innovation médicale qui a été développée au Département d’Orthodontie de l’Hôpital Universitaire de Tübingen à Tübingen, en Allemagne. Il est fourni par le Centre Interdisciplinaire pour les Malformations Craniofaciales, un centre qui regroupe plusieurs départements de l’hôpital: le Département d’Orthodontie, le Département de Chirurgie Craniofacial et le Département de Neonatologie. Le Président du Centre Interdisciplinaire pour les Malformations Craniofaciales est le Professeur Christian Poets. Dr. Poets est également le coordinateur du Centre d’expertise de Séquence de Pierre Robin hautement spécialisé de l’Hôpital Universitaire de Tübingen, un Centre d’expertise reconnu officiellement par la base de données Orphanet comme Centre d’expertise pour la Séquence de Pierre Robin. Nous, en tant que parents d’un enfant souffrant d’une Séquence de Pierre Robin, lisons attentivement plusieurs études médicales TPP publiées par Dr. Poets et ses collègues. Nous avons ensuite pris contact avec Dr. Poets directement, afin d’en apprendre davantage sur le traitement TPP.
Demandant le traitement TPP: nos efforts avec Dr. Abadie et d’autres médecins
Selon la Directive 2011/24/UE relative à l’application des droits des patients en matière de soins de santé transfrontaliers, un citoyen de l’UE qui demande des soins de santé transfrontaliers programmées impliquant une hospitalisation, doit demander et recevoir une autorisation préalable de son « État membre d’affiliation » (le pays dans lequel vit le patient) avant d’obtenir le traitement transfrontalier. Si le patient souffre d’une maladie rare, un expert reconnu sur la maladie rare doit fournir au patient un certificat médical qui confirme l’efficacité du traitement transfrontalier proposé et qui confirme la non-disponibilité de ce traitement dans l’État membre d’affiliation du patient. Ainsi, dans le cadre de la procédure de demande, un patient souffrant d’une maladie rare doit commencer le processus en consultant un de ces experts reconnus, dans un Centre d’expertise pour la maladie rare.
L’article 13(a) de la Directive 2011 nomme formellement la base de données Orphanet de l’UE en tant que répertoire officiel de tous les Centres d’Expertise européens pour chaque maladie rare.
La base de données Orphanet ne fait aucune référence à un Centre d’expertise pour la maladie rare, Séquence de Pierre Robin, à Lyon. Ce fait peut être confirmé en visitant la page suivante sur le site web d’Orphanet, qui ne répertorie aucun Centre d’expertise à Lyon:
http://tinyurl.com/pierre-robin-europe
Parce qu’il n’y a pas de Centre d’expertise spécialisé dans la maladie rare de la Séquence de Pierre Robin à Lyon, nous avons contacté le principal Centre d’expertise pour la Séquence de Pierre Robin pour toute la France. Orphanet identifie ce principal Centre d’expertise pour toute la France comme « Centre de référence » de la France; Ce Centre de référence est basé à Paris et se trouve à l’Hôpital Necker. Le lien suivant vers le site d’Orphanet confirme qu’Orphanet identifie le centre de Pierre Robin à l’Hôpital Necker à Paris comme Centre de référence pour toute la France pour la Séquence de Pierre Robin:
http://tinyurl.com/pierre-robin-paris
Le Centre de référence de l’Hôpital Necker est géré par Dr. Véronique Abadie.
Le 7 avril 2017, nous avons envoyé au Dr. Abadie un e-mail dans lequel nous lui avons demandé (1) si le traitement TPP est disponible en France, et (2) si le traitement TPP n’est pas disponible en France, qu’elle nous écrive le certificat médical dont nous avions besoin afin de soumettre notre demande à l’Assurance Maladie pour recevoir ces soins de santé transfrontaliers en Allemagne. Ce courrier électronique du 7 avril que nous avons envoyé au Dr. Abadie était à la fois détaillé et clair, et ne laissait aucune place à l’incompréhension:
«De ce fait, nous souhaiterions vous demander:
1. Si l’appareil « Tübingen Palatal Plate (TPP) » est disponible en France ?
2. 1. Si l’appareil « Tübingen Palatal Plate (TPP) » n’est pas disponible en France, serait-il possible de nous fournir une lettre de référence afin que notre enfant puisse recevoir le TPP à l’Hôpital Universitaire de Tübingen. Cette lettre nous permettra de faire une demande particulière à la sécurité sociale pour un support financier de prise en charge. Bien que si ce support financier n’est pas total, nous sommes en mesure de couvrir la différence. D’après le Professeur Poets, son département a déjà traité des enfants d’autres pays européens comme l’Autriche et la Hongrie, donc il existe une procédure pour admettre des patients membres de l’Union Européenne. Nous serions heureux de pouvoir vous mettre en relation directement avec le Professeur Poets afin d’échanger amplement sur la procédure de transfert.»
Le lundi 10 avril 2017, nous avons discuté par téléphone de la santé de notre enfant, Lysiane, avec Dr. Abadie. Dr. Abadie a expliqué qu’elle connait Dr. Poets à Tübingen, et elle connait son travail. En ce qui concerne le traitement TPP, Dr. Abadie nous a dit:
« Je connais cette technique, et je connais le professeur Poets. C’est une technique qui marche – ça marche, c’est indiscutable. »
Dr. Abadie a également confirmé que ce dispositif médical, le TPP, n’est pas disponible en France, en Angleterre ou aux États-Unis. Le dispositif TPP est un dispositif médical personnalisé adapté à chaque patient par une équipe de professionnels de la médecine allemande utilisant une technologie de soins de santé hautement spécialisée, qui requiert une concentration particulière d’expertise, située uniquement en Allemagne. Dr. Abadie nous a expliqué:
« Le traitement TPP n’est pas un traitement généralisé. C’est très local, c’est fait qu’en Allemagne. Il faut aller en Allemagne pour ce traitement. »
Vers la fin de cet appel téléphonique du 10 avril, nous avons demandé au Dr. Abadie si elle pouvait nous aider à obtenir ce traitement. Elle nous a dit que « vous avez toute la liberté ». En entendant Dr. Abadie, le chef du Centre de référence de France pour la Séquence de Pierre Robin, nous avons été extrêmement rassurés en tant que parents. C’était rassurant parce qu’elle était le meilleur expert en Séquence de Pierre Robin en France, et elle avait non seulement confirmé l’efficacité médicale du traitement TPP avec une certitude totale, mais elle connaissait même Dr. Poets. En outre, c’était rassurant parce que notre enfant souffrait d’une maladie rare, qui frappe un seul bébé sur environ 10 000 bébés. Cette maladie rare nécessite des connaissances et une expertise hautement spécialisées, mais les experts sont peu nombreux et Orphanet n’a identifié aucun Centre d’expertise pour cette maladie rare à Lyon, où Lysiane était traitée. Ainsi, nous avons dit au Dr. Abadie combien nous étions reconnaissants de parler avec elle.
Nous avons spécifiquement informé Dr. Abadie lors de cet appel téléphonique du 10 avril qu’Orphanet n’identifie pas de Centre d’expertise de Pierre Robin à Lyon, où nous étions à la base. Dr. Abadie nous a assuré que ce ne serait pas un problème; Elle nous a ensuite demandé qui était responsable du service de néonatologie où Lysiane était hospitalisée. Nous avons dit au Dr. Abadie que le directeur du département de néonatologie de notre hôpital était un docteur nommé Dr. Picaud. Elle a dit qu’elle contactera Dr. Picaud.
Ce qui précède décrit notre contact initial et rassurant avec Dr. Abadie.
Malheureusement, nos efforts subséquents avec Dr. Abadie se sont révélés remarquablement différents. En ce qui concerne le traitement TPP médicalement prouvé, elle nous a assuré que « vous avez toute la liberté ». Il nous faudra des semaines pour comprendre que ce qu’elle disait réellement était: « Vous pouvez faire ce que vous voulez faire, ou en tout cas, vous pouvez essayer de faire ce que vous voulez faire, mais ne pensez pas pour une seconde que vous allez avoir de l’aide. » Au total, nous avons demandé au Dr. Abadie de nous aider à obtenir le traitement TPP cinq fois:
- dans le courrier électronique du 7 avril, décrit ci-dessus;
- lors de l’appel téléphonique du 10 avril, décrit ci-dessus;
- dans un courrier électronique que ma compagne et moi-même avons envoyé le soir où nous sommes rentrés de notre rendez-vous à Tübingen, pour visiter Dr. Poets et en savoir plus sur le traitement TPP (elle n’a jamais répondu);
- dans un autre e-mail, qui contenait une proposition détaillée que nous avons écrite pour soumettre avec notre demande S2 pour l’Assurance Maladie, demandant le traitement TPP (elle n’a jamais répondu);
- dans une lettre papier que nous lui avons envoyée à l’Hôpital Necker de Paris, en lettre recommandée avec accusé de réception.
Dr. Abadie savait qu’Orphanet n’a identifié aucun Centre d’expertise à Lyon, donc nous ne serions pas en mesure d’obtenir le certificat médical dont nous avions besoin pour notre demande S2 auprès de nos médecins locaux; Elle savait donc que nous étions totalement dépendants d’elle.
Par conséquent, Dr. Abadie, en ignorant notre demande de certificat médical et en ignorant tous nos courriels, nous empêchait même de soumettre notre demande à l’Assurance Maladie en premier lieu. Si Dr. Abadie nous l’avait dit le 10 avril, lorsque nous lui avons parlé par téléphone, « je ne vous donnerai pas le certificat médical dont vous avez besoin », nous n’aurons jamais consacré trois semaines à essayer d’obtenir le certificat de sa part. Au lieu de cela, nous aurions su que l’attente d’un certificat médical de Dr. Abadie serait une perte de temps sans espoir. Cela nous aurait permis de procéder à d’autres plans.
En fin de compte, la seule façon dont nous avons réussi à faire en sorte que Dr. Abadie écrive quelque chose était de lui envoyer une lettre recommandé avec accusé de réception. C’est regrettable. Dr. Abadie est directeur du Centre de référence Pierre Robin pour la France, à l’Hôpital Necker, financé par le gouvernement français. Le Centre de référence Pierre Robin à l’Hôpital Necker comprend, dans son énoncé de mission, « Facilitation de l’accès aux soins des patients ». En tant que parents d’un bébé souffrant d’une maladie rare, il ne devrait pas être nécessaire de recourir à une lettre recommandé avec accusé de réception afin d’obtenir une réponse de Dr. Abadie concernant notre demande de certificat médical S2.
De plus, lors de notre appel téléphonique du 10 avril, Dr. Abadie nous a assuré qu’elle serait en contact avec Dr. Picaud, le directeur de la néonatologie à notre hôpital de Lyon. Nous croyons que cela signifiait qu’elle allait instruire Dr. Picaud de faciliter le transfert de Lysiane de son département néonatal à Lyon, à l’hôpital de Tübingen, pour obtenir le traitement TPP médicalement prouvé que nous voulions. Cependant, lors d’une réunion que nous avons eu avec Dr. Picaud le vendredi 21 avril 2017, Dr. Picaud a déclaré très clairement qu’il ne pouvait pas nous écrire le certificat médical dont nous avions besoin pour notre demande S2; Dr. Picaud nous a précisé que seule Dr. Abadie pouvait le faire.
En plus des cinq moments distincts que nous demandions au Dr. Abadie pour son aide, nous avons également plaidé auprès de nos médecins locaux à Lyon pour nous aider. Nous avons exprimé notre vif intérêt pour le traitement TPP médicalement prouvé pour la maladie rare de Lysiane:
- Lundi 3 avril, lorsque nous avons rencontré Dr. Hays;
- Mardi 4 avril, lors d’une rencontre avec le chirurgien, Dr. Gleizal;
- Mercredi 5 avril, lors d’une réunion avec Dr. Mory Thomas;
- Le mercredi 5 avril, par courrier électronique que nous avons envoyé au Dr. Franco;
- Jeudi 6 avril, lors d’une réunion avec Dr. Ragouilliaux;
- Vendredi 7 avril, lorsque nous avons envoyé un deuxième courrier électronique au Dr. Franco;
- Vendredi 7 avril, lors d’une réunion avec Dr. Mory Thomas;
- Mardi 12 avril, lors d’une réunion avec Dr. Gleizal et Dr. Mory Thomas;
- Vendredi 14 avril, dans une autre discussion avec Dr. Mory Thomas.
Le mardi 18 avril, nous nous sommes rendus à Tübingen en Allemagne afin de rencontrer Dr. Poets et ses collègues en personne, visiter son département et en savoir plus sur le traitement TPP. Nous avons vu le dispositif médical TPP de première main chez un bébé de trois semaines, né le 28 mars, la veille de Lysiane. Ce bébé avait une Séquence de Pierre Robin, mais elle ne dormait pas dans la position dangereuse, sur le ventre; Au lieu de cela, elle dormait sur son dos, tout comme n’importe quel bébé normal, et pourtant elle n’avait absolument aucun problème à respirer. C’était étonnant pour nous de voir cela, car pour les bébés souffrant de la Séquence de Pierre Robin, la respiration a tendance à être plus difficile quand le bébé est sur son dos. Ce bébé a été libérée de l’hôpital le même jour où nous sommes arrivés. Nous avons rencontré les parents du bébé, un couple venu d’Autriche afin que leur bébé puisse bénéficier du traitement TPP. Cette visite nous a apporté beaucoup plus d’informations, et nous a profondément impressionnés. En outre, Dr. Poets nous a assuré qu’il était prêt à fournir le traitement TPP à Lysiane.
Lorsque nous sommes rentrés de ce voyage à Tübingen, nous avons eu une série de rencontres avec Dr. Picaud, en commençant par la réunion décrite ci-dessus le 21 avril. Après que Dr. Picaud nous a informés qu’il ne pouvait pas écrire le certificat médical dont nous avions besoin pour notre demande S2, et que seul Dr. Abadie pourrait le faire, nous avons décidé d’essayer une dernière fois avec Dr. Abadie, cette fois par lettre recommandé avec accusé de réception.
Nous avons fini par renoncer à recevoir un soutien pour notre demande S2 de Dr. Abadie à Paris, ou de n’importe qui à Lyon. Nous avons commencé à organiser le transfert de Lysiane de Lyon à Tübingen de notre propre chef, en utilisant l’argent que nous avons dû emprunter à notre famille. Nous avons fixé une date de départ – le matin du mardi 2 mai, puisque le lundi 1 mai était une fête nationale (la fête du travail). Dr. Abadie savait que nous partirions à Tübingen le mardi 2 mai parce que, bien qu’elle ignorait notre demande de certificat médical S2, elle était, pendant cette même période, en contact régulier avec Dr. Picaud. C’est alors qu’elle nous a finalement envoyé une réponse suite à notre lettre recommandé.
En fait, la réponse de Dr. Abadie ne comportait pas de certificat médical. Au lieu de cela, elle a écrit un courriel simple et a envoyé ce courriel le vendredi 28 avril à 16h20, moins d’une heure avant le début du long week-end de mai. Dans son courriel, Dr. Abadie a finalement confirmé, par écrit, que le traitement TPP était efficace; Elle a également confirmé qu’il n’est disponible qu’en Allemagne. Elle a ajouté, cependant, que:
« Nous avons en France une stratégie alternative efficace sur le traitement de l’obstruction ventilatoire, comme en témoigne également nos publications, Continuous Positive Airway Pressure for Upper Airway Obstruction in Infants with Pierre Robin Sequence. Amaddeo A, Abadie V, Chalouhi C, Kadlub N, Frapin A, Lapillonne A, Leboulanger N, Garabédian EN, Picard A, Fauroux B. Plast Reconstr Surg. 2016 Feb;137(2):60912. »
Cet e-mail de Dr. Abadie, l’expert leader de France sur la Séquence de Pierre Robin, suggérant que la pression positive continue des voies aériennes (Continuous Positive Airway Pressure, « CPAP ») est aussi efficace que le traitement TPP, constitue la base sur laquelle l’Assurance Maladie a rejeté notre demande S2.
De plus, en nous envoyant son message vendredi à 16h20, Dr. Abadie a fait en sorte qu’il n’y avait pas de moyen possible de soumettre notre demande S2 au bureau de l’Assurance Maladie avant notre départ à Tübingen mardi matin. Le bureau de l’Assurance Maladie serait bien entendu fermé samedi, mais il serait également fermé le lundi, 1er mai, un jour férié. Par conséquent, nous devrions partir à Tübingen avant que l’Assurance Maladie ne reçoive notre demande S2, réduisant ainsi nos perspectives d’approbation de la demande S2.
L’Assurance Maladie dispose d’un maximum de 2 semaines pour répondre à une demande S2. Cependant, le compte à rebours de 2 semaines commence à compter lors de la réception de la demande S2 du patient. Nous avions demandé au Dr. Abadie, par écrit, le certificat médical le 7 avril 2017. La seule raison pour laquelle nous n’avons pas pu soumettre notre demande S2 plutôt était parce que nous attendions de recevoir une réponse de sa part. Elle a finalement envoyé sa réponse écrite, un courriel, sans certificat médical, le vendredi 28 avril, trois semaines plus tard. À n’importe quel moment au cours de cette période de trois semaines, Dr. Abadie aurait peut-être préparé le certificat médical ou, sinon nous informé honnêtement et directement qu’en aucun cas, elle ne nous donnerait le certificat médical dont nous avions besoin. En nous faisant attendre trois semaines complètes, par son email du vendredi 28 avril, Dr. Abadie nous a empêchés de présenter notre demande à l’Assurance Maladie en premier lieu.
Dans le contexte de cette maladie rare particulière, trois semaines sont très longues. Pour les bébés souffrant de la Séquence de Pierre Robin, c’est généralement pendant les premiers mois de la vie du bébé que l’obstruction des voies aériennes supérieures du bébé est la plus sévère. L’obstruction des voies aériennes supérieures a de nombreux effets nocifs. Pour commencer, cela augmente le « travail de respiration » – l’énergie que le bébé doit consacrer à simplement avoir assez d’air. Ce « travail de respiration » accru peut être pensé de la manière suivante. Si quelqu’un était obligé de respirer toute la journée et toute la nuit à travers une paille mince et étroite, il pourrait être capable de le faire et de vivre. Cependant, le fait de respirer à travers cette paille mince et étroite augmenterait considérablement le « travail de respiration » de la personne. Cela mettrait également un stress important sur le cœur, les poumons, le système circulatoire et le système nerveux de la personne, puisque l’obstruction des voies respiratoires supérieures causerait de l’inconfort, de l’anxiété et même de la panique occasionnelle. Ce fut une torture pour nous de voir notre petite fille Lysiane se battre pour respirer de cette façon.
En outre, l’obstruction des voies respiratoires supérieures peut entraîner une hypoxie – une privation d’oxygène – et une hypercapnie – un excès de dioxyde de carbone, également appelé hypercarbie… et une hypoxie et une hypercapnie causent des lésions cérébrales. Une étude médicale sur la Séquence de Pierre Robin, « La distraction ostéogénique mandibulaire chez les nouveau-nés avec la Séquence de Pierre Robin et obstruction des voies respiratoires », explique que:
« La prise en charge intensive des voies respiratoires est obligatoire chez les patients présentant une obstruction des voies aériennes supérieures modérée à sévère afin de prévenir les épisodes d’hypoxie et d’hypercapnie, qui peuvent entraîner des troubles cognitifs considérables. »
Texte originale, en anglais:
« Intensive management of the airway is mandatory in patients with moderate to severe airway obstruction in order to prevent episodes of hypoxia and hypercarbia, which can lead to significant cognitive impairment. »
Quand Lysiane est née, elle n’a pas pu respirer du tout – elle a dû être transportée au service de réanimation néonatale pour recevoir le plus haut niveau possible de soins urgents. De plus, le rapport médical de Lysiane de l’hôpital Croix-Rousse confirme que dans les semaines qui ont suivi sa naissance, Lysiane souffrait à la fois d’hypoxie et d’hypercapnie:
« désaturations [les épisodes d’hypoxie] avec signes de lutte »
« fatigue respiratoire avec signes de lutte et hypercapnie »
Nous savions que pour Lysiane, ces premiers mois étaient critiques; ils auraient des conséquences à long terme pour toute sa vie. Nous savions également que pour le traitement TPP lui-même, le temps était critique. Le traitement TPP est composé de deux étapes principales de soins. Au cours de la première étape, le bébé passe environ 2 à 3 semaines à l’hôpital. Pendant ce temps, un dispositif TPP fait sur mesure est créé pour le bébé, et il commence à le porter dans sa bouche; le bébé est étroitement surveillé. Lorsque cette période de 2 à 3 semaines est terminée, le bébé sort de l’hôpital; le bébé rentre à la maison avec ses parents et vit comme n’importe quel bébé normal – pas de machine de ventilation ni d’équipement respiratoire. Au cours de la deuxième étape, à la maison, le bébé porte simplement le dispositif TPP dans sa bouche. Selon son état, le bébé porte ce dispositif dans sa bouche de 3 à 5 mois. Une fois par jour, les parents l’enlèvent pour le nettoyer, ce qui est fait avec une brosse à dents, comme on nettoierait un ensemble de prothèses dentaires. Puis, à la fin de cette deuxième étape, le traitement TPP est terminé; le dispositif TPP a fait son travail et le bébé ne doit plus jamais porter ce dispositif dans sa bouche.
L’essentiel est que ce processus en deux étapes: les 2 à 3 semaines d’hospitalisation, puis le port de l’appareil TPP pendant 3 à 5 mois – devraient être terminé avant que les dents du bébé commencent à sortir. Les dents d’un bébé commencent à venir lorsque le bébé a environ 6 mois. Lors de l’apparition des dents, le TPP nécessiterait des ajustements constants pour s’adapter à l’anatomie dentaire changeante du bébé, ce qui serait impraticable. Ainsi, si l’on attend trop longtemps, on peut atteindre un point où, pratiquement parlant, il est trop tard pour choisir le traitement TPP. Pour qu’un bébé souffrant de la Séquence de Pierre Robin puisse profiter pleinement du potentiel des bienfaits prouvés médicalement du TPP, le bébé devrait commencer le traitement TPP le plus tôt possible après la naissance. Le temps est vraiment important – et pourtant nous avons dû attendre trois semaines entières pour recevoir un courriel du Dr Abadie.
Vu que Dr. Abadie ne nous a pas écrit le certificat médical que nous avions demandé, nous n’avons eu d’autre choix que d’imprimer son courrier électronique, de le rajouter aux autres documents que nous avions préparés afin d’envoyer à l’Assurance Maladie, notre demande S2 pour les soins de santé transfrontaliers pour la maladie rare de notre enfant, le mardi 2 mai, car le bureau de poste était fermé le lundi 1er mai.
Difficultés respiratoires jusqu’à notre départ en Allemagne
Dans notre demande à l’Assurance Maladie demandant un S2 pour le traitement TPP en Allemagne, nous avons soumis un dossier standard, mais nous avons également publié et partagé, avec l’Assurance Maladie, une vidéo de notre fille Lysiane, qui avait du mal à respirer, à l’hôpital français. La vidéo que nous avons présentée à l’Assurance Maladie peut être trouvée ici:
http://avantetapres.com/
La vidéo démontre clairement qu’après des semaines d’assistance respiratoire, dans l’unité de soins intensifs 24h/24 et 7j/7 à Lyon, Lysiane a continué à faire face à des difficultés respiratoires. La vidéo « Lysiane – Pierre Robin séquence – difficultés respiratoires » a été créée le vendredi 28 avril, quatre jours avant notre départ à Tübingen. Dans la vidéo, vous pouvez voir Lysiane et l’entendre, se battre pour respirer. La vidéo indique clairement que l’assistance à la ventilation ne supprime pas l’obstruction des voies respiratoires supérieures du bébé ou corrige le problème anatomique sous-jacent, la glossoptose.
En plus de ces signes cliniquement visibles de l’obstruction des voies respiratoires supérieures et de la difficulté respiratoire, un examen de polysomnographie indiquait que Lysiane souffrait d’un syndrome modéré d’hypopnée obstructive. Cette étude du sommeil a été réalisée à Lyon à l’Hôpital Femme Mère Enfant le 26 avril 2017. Les résultats de la polysomnographie indiquent que lorsque Lysiane a été placée sur son dos – la position naturelle de sommeil – et quand elle a été déconnectée de la machine respiratoire – l’ »indice d’apnées-hypopnées obstructives » – l’IAHO – était de 6,5/heure, avec une augmentation du sommeil paradoxal (18,2/heure), et l’efficacité du sommeil réduite par un sommeil fragmenté (indice d’excitation plus micro-excitation, 28,4/heure). Chez les enfants, une IAHO supérieure à 1,5/heure confirme un diagnostic d’apnée obstructive du sommeil; la question devient alors un traitement à employer.
Le vendredi 28 avril, le médecin qui a contribué à la réalisation de la polysomnographie, Dr. Mainguy, a expliqué que si Lysiane restait en France, elle recommanderait une augmentation du débit de la machine de ventilation de Lysiane à 6 l/min. En dehors de cela, ni Dr. Mainguy, ni aucun des médecins de soins intensifs où Lysiane a été traité ne pouvait nous donner une indication de la date de fin de l’hospitalisation de Lysiane 24 heures sur 24 et 7 jours sur 7. Le seul espoir que nous, en tant que parents, avions, était la possibilité d’une « hospitalisation à domicile » – HAD, qui est simplement une hospitalisation à la maison. Cela nous obligerait à amener toute la machine de ventilation et les équipements associés à la maison avec nous. Lysiane devrait être connectée par des tubes et un masque facial à cette machine ventilatoire chaque fois qu’elle dormirait, ce qui inclut le sommeil nocturne, mais aussi les siestes, et donc presque constamment. Les sorties en poussette dans le parc seraient hors de question.
Après quasi cinq semaines d’hospitalisation sans interruption 24h/24 dans le service de soins intensifs à Lyon, nous voulions désespérément sortir notre bébé de l’hôpital afin que nous, en tant que famille, puissions être enfin ensemble, comme toute famille normale. En même temps, nous ne voulions pas amener l’hôpital et son équipement chez nous, et transformer notre maison en un service de soins intensifs. Avec le traitement TPP, l’hospitalisation à long terme serait complètement inutile.
Départ pour Tübingen pour le traitement TPP
Le 2 mai 2017, nous avons transféré Lysiane de l’Hôpital de la Croix-Rousse à Lyon, à l’Hôpital Universitaire de Tübingen en Allemagne, pour recevoir le traitement TPP. Malgré le fait que le traitement TPP a été utilisé régulièrement en Allemagne depuis plus de 10 ans et son efficacité a été prouvée médicalement dans de nombreuses études médicales examinées par des pairs, nous croyons que notre enfant, Lysiane, est le premier bébé français à avoir reçu le traitement TPP. Nous discuterons de ce fait remarquable dans la section « Analyses juridiques » plus loin dans ce document.
Notification du refus de l’Assurance Maladie
L’Assurance Maladie a refusé notre demande d’autorisation pour les soins médicaux transfrontaliers pour la maladie rare de notre enfant, Lysiane. La lettre de l’Assurance Maladie déclare ce qui suit:
« … le service du contrôle médical a estimé:
qu’un traitement identique ou présentant le même degré d’efficacité peut être obtenu en temps opportun en France. A ce titre, nous vous indiquons que ces soins peuvent être dispensés en France dans le délai requis. »



 Bruxelles, le 18 décembre 2017
Bruxelles, le 18 décembre 2017














