Interview podcast – le parent d’un enfant atteint d’une maladie rare, SPR
Osmosis.org est une société d’éducation médicale et sanitaire qui touche près de 500 000 professionnels de la santé, patients et membres de leur famille. L’entreprise produit des vidéos animées qui ont été visionnées plus de 25 millions de fois dans plus de 200 pays. Osmosis.org aide les étudiants en médecine, en soins infirmiers, en soins dentaires, les assistants médicaux et les autres professionnels de la santé en classe, lors des examens et dans les cliniques. Dans le cadre de la série de podcasts “Raise the Line” d’Osmosis.org, Shiv Gaglani, PDG d’Osmosis.org, a interviewé un parent de la Séquence Pierre Robin, Philippe Pakter.
“C’est une étrange odyssée que d’être le parent d’un enfant atteint d’une maladie rare. Cela vous oblige en quelque sorte à remettre en question tous les aspects de la vie”, déclare Philippe Pakter, dont la fille Lysiane est née avec la Séquence Pierre Robin, une maladie qui empêche de respirer et de s’alimenter normalement. Dans cet entretien passionnant avec Shiv Gaglani, il partage les détails du parcours émotionnel, médical et juridique de sa famille. “C’est difficile, mais il faut continuer à avancer, et des épreuves peuvent potentiellement naître de très belles choses.”
Notes
- Dans cette interview, Philippe Pakter remercie la directrice générale d’Elsevier, Mme Kumsal Bayazit. Mme Bayazit a travaillé avec Philippe Pakter et l’a aidé à publier un article sur les maladies rares, rédigé du point de vue d’un parent. L’article a été publié dans la revue médicale d’Elsevier, Seminars in Fetal & Neonatal Medicin; Pakter, Philippe. « A parent’s view on the care of their baby with Robin sequence. » Seminars in Fetal & Neonatal Medicine, vol. 26,6 (2021): 101288. doi:10.1016/j.siny.2021.101288.
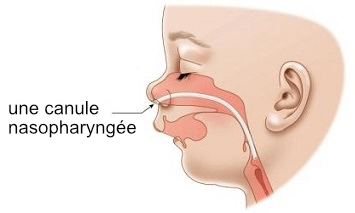
- Dans l’interview, Philippe Pakter mentionne un médecin de Stanford qui administre un traitement non chirurgical révolutionnaire pour la Séquence Pierre Robin aux États-Unis. Ce médecin s’appelle le Dr HyeRan Choo. Pour en savoir plus sur le Dr Choo et l’approche non chirurgicale de l’équipe de Stanford, consultez notre entretien avec le Dr Choo.
Shiv Gaglani : Bonjour, je suis Shiv Gaglani. Comme le savent les auditeurs réguliers, Osmosis s’engage tout particulièrement à informer les cliniciens, les patients et les familles sur les maladies rares. En partenariat avec la National Organization for Rare Disorders, nous avons travaillé avec des dizaines de groupes de défense des patients et d’experts en la matière pour développer près de cinquante vidéos sur les maladies rares qui ont été visionnées des millions de fois.
Aujourd’hui, dans l’émission « Raise the Line », nous allons élargir notre champ d’action et découvrir comment les patients et les membres de leur famille en Europe travaillent avec les cliniciens et d’autres personnes pour défendre leurs intérêts et ceux de leurs proches. Je suis ravie d’accueillir Philippe Pakter, un avocat international basé à Genève, en Suisse, dont la fille Lysiane est née avec une forme grave de la Séquence Pierre Robin. Philippe est un excellent exemple du niveau d’information des membres des familles de patients atteints de maladies rares et de la nécessité pour les cliniciens d’écouter attentivement ce qu’ils ont à dire.
Avant de commencer, je voudrais remercier notre directeur général chez Elsevier, Kumsal Bayazit, qui m’a mis en contact avec Philippe – parce qu’il a publié son expérience de patient à propos de Lysiane avec des conclusions très intéressantes qui, je pense, sont largement applicables au-delà de la Séquence Pierre Robin, à la communauté des maladies rares ; c’était dans l’une des revues d’Elsevier, Seminars in Fetal & Neonatal Medicine.
Philippe, merci beaucoup d’avoir pris le temps d’être avec nous aujourd’hui.
Philippe Pakter : Merci beaucoup, et puisque vous avez parlé de Kumsal Bayazit, je voulais prendre un petit moment pour lui exprimer à nouveau mes sincères remerciements, car elle m’a contacté personnellement – après avoir lu l’article que j’ai soumis à la revue en tant que parent d’une maladie rare – et elle nous a accordé le « Gold Open Access » d’Elsevier. C’est un geste tellement beau et significatif. Nous voulions que le plus grand nombre possible de personnes lisent l’article, et en nous accordant le libre accès, c’était pour nous un geste monumental, et je la remercie du fond du cœur. Pour les membres de ma famille et du groupe de patients atteints de maladies rares auquel j’appartiens, le fait de donner un accès libre à cet article de revue a signifié beaucoup de choses. C’était vraiment important.
Shiv : Tout à fait. Je dirais, vous savez, maintenant que nous avons rejoint Elsevier il y a neuf mois… nous connaissions les valeurs, nous connaissions l’équipe de direction, mais il est certain qu’ils les soutiennent. Ils passent à l’action, ils ne se contentent pas de belles paroles. Ce n’était qu’un exemple. Je lui ai parlé de l’accent que nous mettions sur les maladies rares et elle a immédiatement prononcé votre nom, m’a envoyé votre article et nous a mis en contact. C’est vraiment une dirigeante extraordinaire. J’ai le privilège de travailler pour elle.
Entrons donc dans votre histoire. Je connais évidemment assez bien votre parcours. Nous nous sommes déjà parlé à plusieurs reprises. Mais pour notre public, dont beaucoup sont des cliniciens actuels ou futurs, pourriez-vous nous décrire l’histoire de votre famille à propos de Lysiane, et votre parcours face à la Séquence Pierre Robin ?
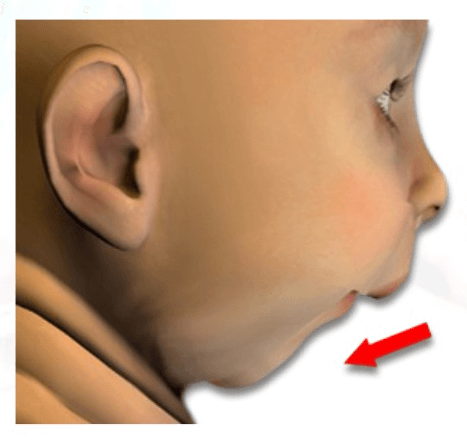
Philippe : Bien sûr. Tout d’abord, la Séquence Pierre Robin a été étudiée pour la première fois par un stomatologue français, c’est-à-dire un orthodontiste, il y a plus de 100 ans, et elle comporte trois critères de diagnostic. Un bébé est diagnostiqué avec la Séquence Pierre Robin s’il présente un défaut anatomique – la micrognathie – qui est une mâchoire inférieure très petite et sous-dimensionnée. La mandibule est très petite, sous-dimensionnée.
Le deuxième critère est la glossoptose, qui est un autre défaut anatomique. La langue, au lieu d’être en position plate et horizontale dans la bouche, est en position verticale surélevée, au fond de la gorge. Et comme vous pouvez l’imaginer, cette langue verticale surélevée bloque les voies respiratoires, ce qui crée des difficultés respiratoires et alimentaires. C’est la deuxième chose, la glossoptose.
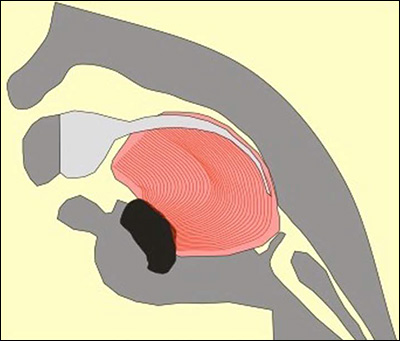
La langue du bébé, au lieu d’être à plat dans la bouche, se trouve en haut, au fond de la gorge, dans une position angulaire ou verticale ; le terme médical est « glossoptose ».
Le troisième critère de diagnostic est l’obstruction des voies aériennes supérieures, UAO (« Upper Airway Obstruction »), déterminée par polysomnographie, par une étude du sommeil – le bébé souffre d’un indice d’apnée-hypopnée supérieur à la normale pour un enfant de cet âge.
En résumé, le bébé est né et il a du mal à respirer. C’est comme si vous regardiez votre bébé suffoquer ou se noyer – mais il n’y a pas d’eau autour de lui. Le bébé ne peut pas respirer parce que sa langue bloque sa gorge. Il ne s’agit pas d’un problème strictement mécanique ; par exemple, certains bébés présentent une micrognathie qui n’est pas si grave, la mâchoire inférieure n’est pas si petite – et la langue n’est pas si verticale – mais ils ont tout de même des difficultés respiratoires. Il s’agit donc d’une pathologie complexe, avec des composantes neurologiques, mais en fin de compte, dans la grande majorité des cas, il semble s’agir d’un problème anatomique lié à la position surélevée de la langue, qui bloque les voies respiratoires et provoque une obstruction des voies aériennes supérieures.
Par ailleurs, la plupart des bébés nés avec la Séquence Pierre Robin souffrent également d’une fente palatine. Il ne s’agit pas d’une fente labiale, mais d’une fente palatine. C’est en fait une conséquence du fait que, pendant la période prénatale, la langue, étant dans cette position verticale, empêche la fusion de la voûte buccale ; la fusion se produit normalement pendant la période prénatale.
Ce qu’il est important de comprendre pour les étudiants en médecine et pour les cliniciens sans expérience de cette maladie rare, c’est qu’un bébé de la Séquence Pierre Robin n’est pas un bébé atteint d’une fente qui se trouve avoir un petit menton. Un bébé de la Séquence Pierre Robin est un bébé atteint d’une maladie rare complexe, qui se trouve avoir une fente – et qui peut même ne pas avoir de fente.
En d’autres termes, l’expertise en matière de fentes ne confère pas une expertise en matière de Séquence Pierre Robin. La Séquence Pierre Robin est une maladie rare très complexe qui fait encore l’objet d’études et que les experts tentent toujours de mieux comprendre. L’un des nombreux éléments qui distinguent la Séquence Pierre Robin d’une fente classique est que le taux de mortalité est nettement plus élevé. Dans une étude néerlandaise, le taux de mortalité des bébés atteints de la Séquence Pierre Robin était huit fois plus élevé que celui des bébés atteints d’une fente sans Séquence Pierre Robin.
Autre fait marquant : parmi les bébés nés et diagnostiqués avec la Séquence Pierre Robin, plus de la moitié souffriront également d’une autre maladie complexe associée ; on commence alors à parler de la Séquence Robin « syndromique » ou de Syndrome Pierre Robin. Il ne s’agit donc pas seulement d’une glossoptose, d’une micrognathie et d’une obstruction des voies respiratoires supérieures, mais de ces trois affections, auxquelles s’ajoute le syndrome de Stickler, le syndrome de Treacher Collins ou une autre maladie rare complexe. Cela rend le traitement beaucoup plus difficile et complexe. La Séquence Pierre Robin est donc une maladie rare hétérogène, et il est extrêmement difficile de la généraliser d’un cas à l’autre.
Malheureusement, dans de nombreux cas, au détriment de l’enfant, le bébé atteint de la Séquence Pierre Robin est pris en charge par une équipe spécialisée dans les fentes, qui peut être absolument experte en la matière, mais qui n’a pas forcément beaucoup d’expérience en matière de Séquence Pierre Robin. La fente est fréquente, mais la Séquence Pierre Robin est une maladie rare, qui n’apparaît que chez environ 1 bébé sur 10 000.
Quoi qu’il en soit, notre fille est née avec la Séquence Pierre Robin. Malheureusement, dans notre cas, elle n’a pas été diagnostiquée pendant la période prénatale – bien qu’elle puisse l’être. En examinant simplement les images échographiques prénatales, il devrait être possible d’identifier une mâchoire inférieure radicalement sous-dimensionnée. Je me souviens que ma femme, lorsque nous avons regardé les images échographiques prénatales, m’a dit : « Philippe, c’est un peu étrange – le bébé ressemble à Bart Simpson ». Vous savez, Bart Simpson, des Simpsons – il a un très petit menton en retrait. Je lui ai dit : « Écoute, nous ne savons rien. Les experts savent ce qu’ils font, et ils nous diraient si quelque chose n’allait pas. »
Mais en fait, les experts ne savaient pas. Ils ont négligé la micrognathie et un autre signe d’alerte : le polyhydramnios, c’est-à-dire un excès important de liquide amniotique. Nous avons donc deux signaux d’alarme importants pour la Séquence Pierre Robin : une micrognathie sévère et un excès important de liquide amniotique – et aucun signal d’alarme n’a été émis. Personne n’a dit : « Hé, il semble que nous ayons affaire à quelque chose ici, peut-être devriez-vous envisager d’accoucher dans un centre d’expertise pour cette maladie rare, parce que nous n’avons pas beaucoup d’expérience dans ce domaine ». Non, tout a été négligé. Cela souligne l’importance du diagnostic prénatal de cette maladie rare et, je pense, du diagnostic des maladies rares en général.
Le diagnostic des maladies rares n’est pas chose aisée. De nombreux patients atteints de maladies rares souffrent pendant de nombreuses années de ce que l’on appelle « l’odyssée du diagnostic », c’est-à-dire qu’ils attendent sans cesse de savoir de quoi ils souffrent. Je vais vous donner un exemple. Lysiane a été diagnostiquée avec la Séquence Pierre Robin – mais elle a aussi une autre maladie associée. Un conseil génomique a été mis en place pour étudier ses gènes, et ils ont identifié une microdélétion dans l’un de ses gènes – mais ils ne sont pas encore sûrs que cette microdélétion explique ses nombreux autres symptômes. Notre fille présente un certain nombre de problèmes de développement très graves qui ne peuvent être attribués à la Séquence Pierre Robin seulement.
Comme je l’ai dit précédemment, dans plus de la moitié des cas, la Séquence Pierre Robin survient en même temps qu’une autre affection associée. Elle souffre d’une autre maladie, mais on ne sait pas encore de quoi il s’agit. Nous sommes donc dans une sorte d’odyssée diagnostique, dans l’attente et l’espoir de découvrir ce qu’elle a d’autre et qui est à l’origine de ses autres problèmes. Je suis désolée de parler si rapidement de tant de choses différentes…
Shiv : Non, vous avez couvert beaucoup de choses. J’allais évoquer deux ou trois choses que vous avez mentionnées, comme l’importance du dépistage prénatal. Vous avez fait un excellent exposé lors de la Troisième Réunion Internationale de Consensus sur la Séquence Pierre Robin en avril. J’ai vu les échographies de Lysiane, et vous avez raison, ces choses ont été manquées.
L’un des principaux points que vous avez soulevés est qu’en tant que nouveaux parents, vous faites confiance aux cliniciens – qui font de leur mieux – mais il se peut qu’ils passent à côté de quelque chose ou qu’ils ne connaissent pas bien ces maladies rares. Car comme nous l’avons dit, lorsque vous êtes à l’école de médecine, lorsque j’étais à l’école de médecine à Hopkins, le dicton est : « Lorsque vous entendez des bruits de sabots, pensez à des chevaux, pas à des zèbres ».
Le fait est qu’il existe 7 000 zèbres – 7 000 maladies rares qui affectent collectivement plus de 300 millions de personnes. Pour ces personnes, l’odyssée diagnostique ne doit pas durer de quatre à neuf ans – ce qui est le cas en moyenne – mais doit être la plus courte possible. Comme vous l’avez dit, les implications sont réelles. Si la maladie est détectée, vous pouvez vous rendre dans un centre d’excellence et bénéficier des meilleurs soins. Vous, en particulier, vous avez une belle histoire, celle de la rapidité avec laquelle vous avez été informés, et de la façon dont vous l’avez fait.
Philippe : Oui, il y a des façons très différentes de réagir aux mêmes types de situations, dans toutes sortes d’aspects de la vie. Lorsque nous avons appris que Lysiane était atteinte d’une maladie rare, nous avons réagi en nous disant qu’il fallait apprendre tout ce qu’il était possible d’apprendre. Nous devons plonger dans le bain. Nous ne sommes pas formés, nous n’avons pas de formation médicale, mais nous devons faire tout notre possible pour que notre enfant comprenne ce qui se passe, quelles sont les possibilités et quelle est la prochaine étape.
Il y a ensuite les parents qui sont tellement accablés, tellement dévastés, qu’ils peuvent connaître une sorte de paralysie temporaire ou même à long terme. Ils ne savent tout simplement pas comment gérer cette situation sur le plan émotionnel. Ils réagissent en adoptant un rôle passif, en faisant confiance aux médecins pour qu’ils fassent ce qu’ils ont à faire. Ils ne posent pas de questions et n’essaient pas d’approfondir leur compréhension ; c’est tout simplement trop dur, trop difficile.
Il n’y a pas de bien ou de mal en la matière, c’est juste une question de composition, de réaction aux choses. Nous avons vraiment plongé. Nous avons lu tout ce que nous pouvions. Je suis américain, je suis né et j’ai grandi à New York, l’anglais est donc ma langue maternelle. C’était un énorme avantage, car même si notre bébé est né en France, je ne faisais pas de recherches en français. Je n’allais pas sur Google French. Je faisais des recherches en anglais – et parce que je faisais des recherches en anglais, j’ai réussi à localiser tout un tas d’études médicales – qui sont toujours écrites en anglais – puisque l’anglais est la langue utilisée dans la recherche scientifique internationale.
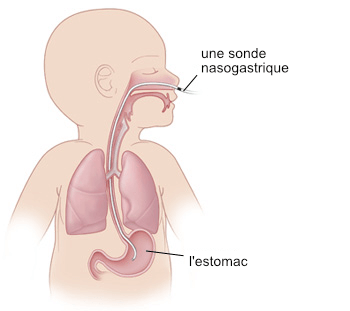
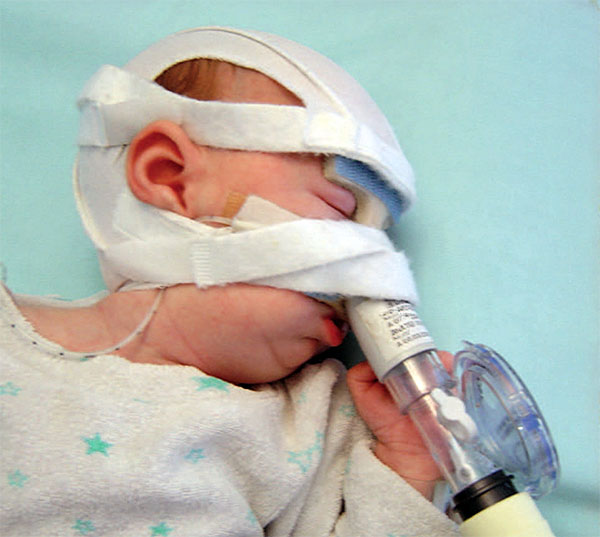
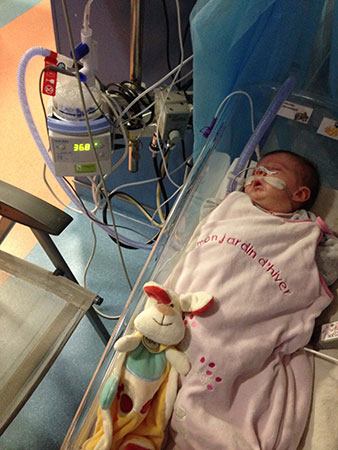
Si vous essayez de faire des recherches en français, en espagnol ou dans d’autres langues, vous n’avez pas autant de chances de trouver la meilleure recherche. En faisant des recherches en anglais, nous avons trouvé un certain nombre d’études fantastiques provenant d’un centre d’excellence situé dans un endroit dont nous n’avions jamais entendu parler auparavant : Tübingen, en Allemagne. En Allemagne, Tübingen est bien connue, elle est considérée comme l’une des meilleures universités du pays. Nous ne le savions pas, mais plus nous lisions d’études sur ce centre d’excellence de la Séquence Pierre Robin à Tübingen, plus nous étions convaincus que ce traitement spécial et non chirurgical qu’ils proposaient était vraiment à part. Il promettait de résoudre l’obstruction des voies aériennes supérieures et de faciliter l’alimentation – et Lysiane souffrait de ces deux symptômes, l’obstruction des voies aériennes supérieures et les difficultés d’alimentation. Dans l’unité de soins intensifs française, elle était reliée à une machine respiratoire mécanique, ainsi qu’à une pompe d’alimentation, qui lui donnait du lait par une sonde nasogastrique.
Lysiane avait donc besoin d’une assistance mécanique pour deux de ses besoins vitaux, la respiration et l’alimentation, et ce traitement à Tübingen offrait la possibilité de traiter ces deux symptômes graves sans intervention chirurgicale. Il s’agit d’un traitement orthodontique. Beaucoup d’enfants américains portent un appareil dentaire et, une fois l’appareil retiré, l’enfant reçoit généralement un appareil de rétention – ce petit objet que l’on place dans la bouche et qui maintient les dents dans la position où elles se trouvent, dans la bonne position.
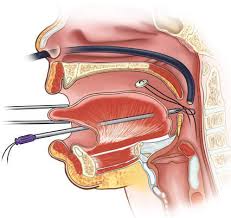
La plaque palatine de Tübingen, mise au point à l’hôpital universitaire de Tübingen, est semblable à un appareil de rétention. Elle repose sur le palais, mais elle a aussi une extension, à l’arrière. Cette extension descend presque verticalement au fond de la gorge et pousse la langue vers l’avant et vers le bas, libérant ainsi instantanément les voies respiratoires.
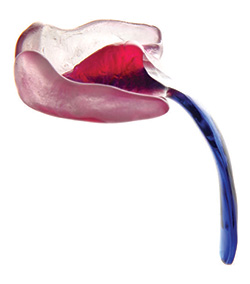
Ci-dessus : la plaque palatine de Tübingen.
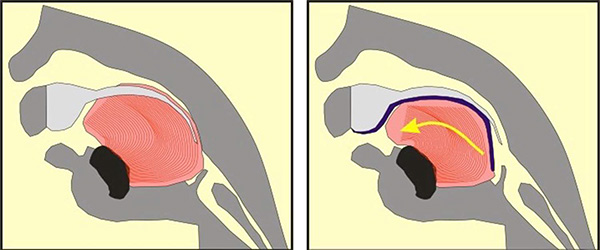
Illustration du fonctionnement de la plaque palatine de Tübingen (TPP). Le gros objet rose/rouge est la langue du bébé. Dans l’image en coupe de gauche, le patient de la Séquence Pierre Robin n’a pas de dispositif TPP ; la position arrière anormale de la langue bloque les voies aériennes supérieures, créant des difficultés respiratoires et alimentaires pouvant mettre en danger la vie du patient. Dans l’illustration de droite, le dispositif TPP est en place ; il est représenté par une ligne bleu foncé. La ligne bleu foncé commence au niveau des crêtes alvéolaires supérieures (là où les dents de devant supérieures finiront par pousser), continue le long du palais supérieur, couvre la fente du palais et se prolonge vers le bas. Dans l’image de droite, vers le côté droit, on peut voir cette extension de la ligne bleu foncé plongeant vers le bas, poussant la base de la langue vers la gauche, vers l’avant de la bouche. En déplaçant la langue vers l’avant, l’appareil TPP libère instantanément la gorge, sans intervention chirurgicale.
Il s’agit donc d’une élégante solution d’ingénierie mécanique pour un défaut anatomique, qui libère instantanément les voies respiratoires. On pourrait croire que c’est assez simple, mais il faut en fait une très grande précision pour déterminer la longueur et l’angle corrects de cette extension verticale. À l’hôpital universitaire de Tübingen, cela se fait par endoscopie à fibre optique. Une caméra est envoyée dans les voies respiratoires pour déterminer si ce prototype sur mesure de la plaque palatine de Tübingen, réussit à déplacer la langue vers l’avant et à ouvrir les voies respiratoires pour ce bébé en particulier. Et c’est une question de millimètres ; si l’angle est décalé de 2 degrés, ce n’est pas bon… il faut que ce soit parfait, et cela nécessite donc une grande expertise, une équipe pluridisciplinaire et un nombre important de patients.
Il s’agit donc essentiellement d’un traitement orthodontique, mais il est assez radical, car la plaque palatine de Tübingen promet de résoudre l’obstruction des voies respiratoires supérieures et de faciliter l’alimentation, sans intervention chirurgicale. Et elle y parvient, comme l’ont démontré 15 années d’études médicales évaluées par des pairs.
Si l’on considère les autres alternatives – car il existe plusieurs traitements pour la Séquence Pierre Robin – celle qui est devenue la norme aujourd’hui, en particulier aux États-Unis, est la Ostéogenèse par Distraction Mandibulaire, « MDO » (Mandibular Distraction Osteogenesis). Il s’agit d’une procédure assez agressive. Elle consiste essentiellement à fracturer la mandibule, la mâchoire inférieure, et à insérer des tiges en titane. Ces tiges sont munies de vis que les parents tourneront chaque jour ou tous les deux jours pendant plusieurs semaines. Cela agrandit l’espace entre les morceaux de la mandibule ; l’os se développe alors pour combler l’espace. Il s’agit donc d’élargir la mandibule en créant de l’espace entre les deux points où les fractures chirurgicales ont été créées.
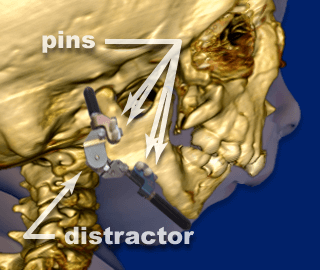
Ostéogenèse par distraction mandibulaire. Le chirurgien installe un dispositif appelé distracteur, qui utilise des vis spéciales appelées « broches ».
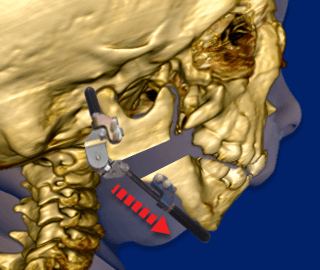
Après l’opération initiale, les vis du distracteur sont tournées d’environ 1 à 2 millimètres par jour. Cela crée une tension et écarte les os de la mâchoire inférieure du bébé (« mandibule »).
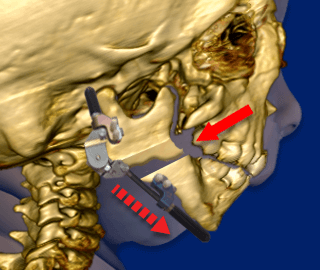
Un nouvel os se développe alors (« ostéogenèse ») et comble les espaces créés par le distracteur. Pendant que le nouvel os se développe, le bébé continue de porter le distracteur en permanence.
L’ostéogenèse par distraction mandibulaire implique un matériel et au moins deux séries d’interventions chirurgicales sérieuses. Elle est étayée par des preuves ; elle résout généralement l’obstruction des voies respiratoires supérieures et, dans les meilleurs centres, on dit qu’elle est efficace à plus de 90 %. Cependant, la plaque palatine de Tübingen permet d’atteindre les mêmes objectifs, sans chirurgie ni anesthésie.
[Note de la rédaction : des études médicales internationales évaluées par des pairs et reposant sur des critères objectifs démontrent que dans la grande majorité des cas, la plaque palatine de Tübingen résout avec succès l’obstruction des voies respiratoires supérieures, sans intervention chirurgicale ; par exemple 2020, 2019, 2019, 2017, 2017, 2016, 2014, 2011, 2009, 2007, etc.]
La plaque palatine de Tübingen est une alternative remarquable et peu invasive à la chirurgie. C’est une chose fascinante, car je pense que même si les médecins ne sont pas tous d’accord sur le meilleur traitement pour une affection complexe – il y a toujours moyen d’être en désaccord – je pense qu’il y a certains principes sur lesquels nous pouvons tous nous mettre d’accord. L’un de ces principes sur lequel nous sommes tous d’accord est que la chirurgie d’un nouveau-né ne doit être pratiquée que lorsqu’elle est raisonnablement nécessaire. L’opération d’un nouveau-né n’est pas une mince affaire, non seulement pour le bébé, mais aussi pour ses parents. C’est une sorte de traumatisme que d’envoyer son nouveau-né subir une intervention chirurgicale agressive.
Par conséquent, une intervention chirurgicale sur un nouveau-né ne devrait être pratiquée que lorsqu’elle est raisonnablement nécessaire – et dans la grande majorité des cas, la plaque palatine de Tübingen résout avec succès l’obstruction des voies aériennes supérieures chez les bébés de la Séquence Pierre Robin, sans intervention chirurgicale. La troisième étape de cette progression logique est que les chirurgiens qui pratiquent la MDO sur des patients atteints de la Séquence Pierre Robin pratiquent, dans la grande majorité des cas, une intervention chirurgicale inutile sur un nouveau-né. Et ça, c’est lourd de conséquences. C’est vraiment, je pense, une question provocante qui demande à être explorée.
L’une des choses que je fais, avec mes collègues de notre groupe de patients atteints de maladies rares pour Pierre Robin Séquence (« Pierre Robin Europe »), est d’interviewer des leaders dans ce domaine. C’est un petit monde ; c’est vrai pour toutes ces maladies rares. Vous avez ce petit groupe de cliniciens qui sont vraiment fascinés par cette maladie et qui développent une expertise approfondie dans ce domaine. Ils se connaissent généralement, lisent les études des uns et des autres, avant publication, et s’échangent des commentaires. Il s’agit d’une communauté internationale très soudée, issue du monde entier.
Je connais un grand nombre de médecins de la communauté des cliniciens de la Séquence Pierre Robin. Nous avons interviewé un brillant médecin de Stanford, le Dr HyeRan Choo, qui a adopté la même approche orthodontique pour traiter les bébés avec la Séquence Pierre Robin, et nous réalisons avec elle une très belle interview qui sera publiée dans une semaine.
[Note de la rédaction : l’entretien avec le Dr HyeRan Choo de l’université de Stanford a été publié et peut être lu ici.]
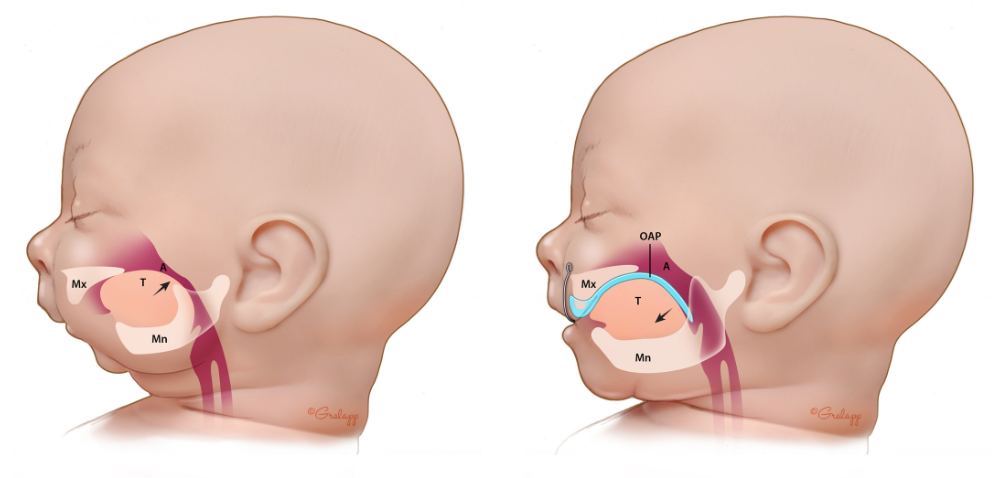
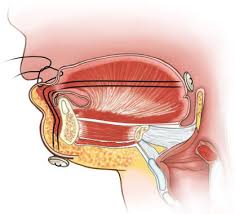
Illustration montrant comment la plaque orthodontique (« OAP ») administrée par le Dr HyeRan Choo et son équipe pluridisciplinaire à Stanford, pousse la base de la langue vers l’avant de la bouche. En déplaçant la langue vers l’avant, la plaque orthodontique libère instantanément la gorge, sans intervention chirurgicale.
J’aimerais beaucoup vous fournir un lien que vous pourriez inclure dans vos notes pour ce podcast, parce que le traitement a maintenant traversé l’océan et a été adopté par Stanford en Amérique. Il est également en cours d’adoption à Harvard, par un autre expert fantastique de la Séquence Pierre Robin, le Dr Cory Resnick.
L’année dernière, notre organisation a interviewé le Dr Cory Resnick sur le diagnostic prénatal de la Séquence Pierre Robin. Cory et son équipe ont mené des recherches fascinantes sur la manière d’utiliser non seulement l’IRM, mais aussi l’échographie, pour identifier correctement, avec une très faible marge d’erreur, la Séquence Pierre Robin – pendant la période prénatale. Ce diagnostic prénatal présente de nombreux avantages, comme nous l’avons déjà dit. Je veux dire par là qu’un diagnostic prénatal nous permet, à nous les parents, de nous préparer mentalement, émotionnellement, à la route difficile qui nous attend – mais il nous permet aussi de planifier. Il nous permet également de planifier l’accouchement : « Accouchons dans tel ou tel hôpital, mais certainement pas à la maison ». Cela permet de planifier réellement. Cela vous permet de commencer à réfléchir à l’équipe que vous voulez choisir pour le traitement de votre enfant, qui a des besoins particuliers, etc. Voilà une autre interview que nous avons beaucoup aimée, sur le diagnostic prénatal de la Séquence Pierre Robin.
Nous aimons que les médecins repoussent les limites, qu’ils remettent en question les idées reçues et qu’ils disent : « Pourquoi pas ? Pourquoi ne pas essayer ceci ? Cela semble prometteur. Poursuivons dans cette voie. Réalisons quelques études, explorons vraiment ce sujet. » En effet, la recherche sur les maladies rares est malheureusement insuffisante dans tous les domaines, et ce pour de nombreuses raisons complexes. Il existe des milliers de maladies rares, qui sont généralement assez complexes et qui varient beaucoup d’un patient à l’autre. Par exemple, il est difficile pour une société pharmaceutique de consacrer d’énormes investissements au développement d’un traitement qui, en fin de compte, peut avoir une taille de marché assez réduite. On ne peut pas contester la réalité financière. Je veux dire qu’il serait formidable que davantage de ressources soient consacrées à la recherche sur les maladies rares. Mais ces limitations économiques font que la grande majorité des maladies rares n’ont pas de traitement ou de remède approuvé.
C’est l’une des réalités dévastatrices avec lesquelles nous, patients atteints de maladies rares et parents, devons vivre chaque jour : 90 à 95 % des maladies rares n’ont pas de traitement efficace ou de remède. Nous vivons donc au jour le jour, semaine après semaine, mois après mois, dans l’espoir d’apercevoir la lumière au bout d’un long tunnel. Mais c’est vraiment une situation difficile à vivre. C’est vraiment difficile.
C’est pourquoi il est si beau de voir le soutien du secteur privé, comme le beau geste de soutien de votre PDG chez Elsevier, lorsqu’elle nous a fourni un accès libre pour notre article. Nous pensons que l’article que nous avons écrit contribuera à ouvrir l’esprit des cliniciens impliqués dans la Séquence Pierre Robin, ainsi que des étudiants et des cliniciens qui sont encore en période de formation. Nous avons soulevé de nombreuses questions intéressantes dans l’article ; il ne s’agit pas d’un article émotionnel qui fait pleurer – « voici ce qui nous est arrivé, voici notre douloureux parcours de patient ». C’est bien plus que cela. Nous parlons des différents traitements de la Séquence Pierre Robin, du point de vue du patient. Et c’est important, parce qu’il y a des données, mais il y a aussi des gens, et les deux sont essentiels dans le mélange. Je vous invite donc à lire cet article, que vous connaissiez ou non la Séquence Pierre Robin. Je pense qu’il vous aidera à voir les choses sous un angle légèrement différent, et c’est toujours utile dans la vie, de voir les choses sous un angle légèrement différent.
[Note de la rédaction : lire l’article ici.]
Shiv : Absolument, et je suis heureux que vous ayez abordé ce sujet. Il y a tant de fils que nous pouvons tirer de ce que vous venez de dire. J’ai lu l’article et l’une des choses que j’aime dans le fait de rencontrer des gens comme vous dans la communauté des maladies rares, en général, c’est de voir à quel point vous êtes passionnés, parce qu’il s’agit de votre fille. Il s’agit de votre famille. Pensez à ce qui se passerait si les patients ou les membres de leur famille atteints de maladies plus courantes, comme le diabète ou l’hypertension, avaient 0,01 % de la motivation et de la passion qui se manifestent dans tant de groupes de la communauté des maladies rares. Nous serions en mesure d’éviter tant de souffrances, de douleurs et de coûts inutiles de santé.
Une chose que je voudrais aborder et que vous avez clairement exposée dans votre exposé, c’est que parce qu’il s’agit d’une maladie rare sur 10 000, ou sur 100 000 pour d’autres maladies rares, il n’y aura pas de centre d’excellence pour les maladies rares pour chaque maladie rare, dans chaque pays. C’est ce que vous soulignez dans votre article. Il est important que les gouvernements et d’autres acteurs rendent possible… non pas d’entraver, mais d’aider les patients atteints de maladies rares à se rendre dans ces centres d’excellence pour y recevoir les meilleurs soins. Par exemple, ils n’iront pas chez un spécialiste des fentes, mais chez un spécialiste des plaques palatines de Tübingen, que ce soit à Stanford ou à Tübingen.
Pouvez-vous nous parler de certains des défis que vous avez dû relever ? Lysiane est née en France, le traitement se fait en Allemagne. Je pense que votre formation juridique vous a permis d’obtenir que la France paie les frais de santé que vous et votre famille avez dû supporter en Allemagne.
Philippe : J’ai une certaine expérience de la question des soins de santé transfrontaliers en Europe, ce qui est amusant, car je suis Américain. J’ai beaucoup appris sur les soins transfrontaliers en Europe, en particulier dans le contexte des patients atteints de maladies rares, en raison de la situation à laquelle nous avons été confrontés avec notre fille Lysiane.
Elle est née en France dans un hôpital qui n’était pas un centre d’excellence pour sa maladie rare – et elle avait vraiment besoin d’être dans un centre d’expertise pour sa maladie rare. Elle est atteinte d’une forme syndromique de la Séquence Pierre Robin ; elle a eu et continue d’avoir de très graves problèmes. La France aurait dû nous permettre de transférer Lysiane dans un centre d’expertise, et nous avions identifié un centre d’expertise pour la Séquence Pierre Robin, l’hôpital universitaire de Tübingen, en Allemagne. On pourrait se dire : « Vous êtes en France, et maintenant vous parlez d’aller en Allemagne » – mais l’Allemagne est juste de l’autre côté de la frontière. Le trajet en ambulance n’est pas très long.
Nous avons donc appris à connaître les lois. Je suis avocat, j’ai donc pu faire cette recherche juridique – et la loi la plus importante en question s’appelle le règlement 883. Il stipule qu’un patient de l’Union européenne atteint d’une maladie rare a le droit d’accéder à un traitement de maladie rare dans un autre pays de l’Union européenne, si ce traitement n’est pas disponible dans son pays de résidence.
Nous avons donc demandé au gouvernement français l’autorisation pour notre fille de recevoir le traitement de la plaque palatine de Tübingen, juste de l’autre côté de la frontière, en Allemagne. Nous avons préparé une très belle demande, qui comprenait quatre études médicales internationales évaluées par des pairs. Pour la plaque palatine de Tübingen, il existe une étude contrôlée datant de 2007 et une série d’études médicales ultérieures qui ont examiné ce traitement sous tous les angles, en utilisant toujours la médecine fondée sur des preuves. Pour la Séquence Pierre Robin, cela signifie des examens de polysomnographie avant et après l’intervention, ainsi que des données sur la prise de poids. Il ne s’agit donc pas simplement d’un groupe de cliniciens qui disent « Nous pensons que ce traitement pourrait être efficace ». Il s’agit de critères objectifs, d’études de très grande qualité, établis par le centre d’expertise de la Séquence Pierre Robin à l’hôpital universitaire de Tübingen.
La demande a été rejetée par le gouvernement français. Nous avons donc dû faire face à une période indéfinie dans l’unité de soins intensifs. Notre fille avait déjà passé cinq semaines entières dans l’unité de soins intensifs française, reliée à une machine respiratoire mécanique et à une machine d’alimentation. N’importe où dans le monde, cinq semaines en soins intensifs coûtent une fortune. En fait, nous disions au gouvernement français : « Laissez-nous vous faire économiser de l’argent ; laissez-nous faire suivre à Lysiane un traitement qui promet de la libérer de la machine respiratoire et de la faire sortir de l’unité de soins intensifs en deux ou trois semaines. » C’est tout, vous voyez ? Et ils ont refusé. Il ne s’agissait donc pas d’une situation où le rejet était fondé sur un coût exorbitant, par exemple la thérapie génique – ou un traitement dont l’efficacité ou la sécurité était remise en question – ce n’était pas du tout cela. Disons simplement que le refus n’était pas fondé sur des raisons médicales.
Nous devions donc envisager de garder Lysiane dans l’unité de soins intensifs française pendant encore cinq semaines, dix semaines, nous n’avions aucune idée de la durée, car il n’y avait pas de date de sortie prévue. L’unité de soins intensifs était déjà devenue notre deuxième maison. Nous y allions, nous mettions nos affaires dans les casiers, nous nous lavions les mains et les bras, nous portions les blouses bleues et nous passions toute la journée et la soirée dans l’unité de soins intensifs. Puis, le soir, nous devions partir, nous rentrions chez nous. Et nous revenions le lendemain ; c’était le cycle quotidien. C’était très pénible.
Nous avons décidé d’obtenir un prêt bancaire. Mon père a emprunté de l’argent sur sa maison et a transféré l’argent à l’hôpital allemand – et nous avons transféré Lysiane en Allemagne. Nous avons décidé que la priorité absolue était de lui faire suivre le traitement, même si nous devions le payer nous-mêmes, parce que le traitement est urgent. Plus le traitement commence tôt, mieux c’est, et plus les bébés réagissent favorablement. Nous avons estimé que les litiges juridiques et administratifs devaient être secondaires.
Elle a reçu le traitement en Allemagne. Comme promis, elle a été libérée de la machine respiratoire. Nous avons quitté l’hôpital allemand en 19 jours, je crois, et cela a changé notre vie. Rappelez-vous que Lysiane n’avait jamais quitté l’hôpital ; elle était née à l’hôpital et n’en était jamais sortie – cinq semaines d’affilée dans l’unité de soins intensifs française, sans espoir de sortir dans les cinq semaines suivantes. Nous n’avions aucune idée de la date à laquelle elle sortirait. Nous étions donc très satisfaits des résultats. Une fois rentrés en France, nous avons entamé un recours administratif. Et c’est assez incroyable, parce que le recours se poursuit encore aujourd’hui.
Nous avons décidé de poursuivre la France en 2019 pour violation du droit européen. Nous savions que Lysiane avait le droit d’accéder au traitement en Allemagne. La Commission européenne a spécifiquement examiné l’affaire et a conclu que la France était en infraction. Nous sommes en août 2022, ce qui signifie que nous avons attendu trois ans et six mois – et nous n’avons toujours pas eu une seule audience. La France a donc déjà violé la législation européenne sur les soins de santé transfrontaliers… et maintenant, la France a également violé la législation sur les droits de l’homme, car c’est un droit humain fondamental que toute personne ait droit à un procès équitable dans un délai raisonnable. Le fait est qu’on ne peut pas faire attendre quelqu’un pendant trois ans et demi sans lui accorder une seul audience – et c’est pourtant ce qu’a fait la France. Mais nous n’allons pas abandonner. Peu importe que nous devions nous battre pendant cinq ans, dix ans, quinze ans – nous obtiendrons justice.
Ce qui ressort de tout cela, c’est que lorsqu’un traitement pour une maladie rare est disponible – dans le cas relativement improbable où il existe un traitement sûr et efficace pour une maladie rare – il faut faciliter l’accès des patients à ce traitement. Les personnes, les administrateurs et les systèmes de santé doivent se plier en quatre pour faire tout ce qui est en leur pouvoir pour que le patient atteint d’une maladie rare puisse bénéficier de ce traitement le plus rapidement possible. Aider le patient, c’est tout à fait possible – pourquoi dresser des obstacles ?
En même temps, il y a un côté positif à tout cela. Les difficultés auxquelles nous sommes confrontés dans notre quête de justice pour Lysiane contribuent à mettre en lumière un problème auquel sont confrontés de nombreux patients atteints de maladies rares, à savoir l’accès aux soins. Pour les patients atteints de maladies rares, l’accès devrait être facilité ; en pratique, il est souvent entravé.
J’aimerais faire une demande, une demande sincère, aux étudiants et aux jeunes cliniciens qui écoutent ce podcast. Si vous êtes confronté à un patient atteint d’une maladie rare complexe, n’oubliez pas que vous n’êtes probablement pas le clinicien le mieux qualifié pour traiter ce patient. Votre travail ne consiste pas à « faire semblant jusqu’à ce que vous réussissiez ». Il ne s’agit pas de dire « je m’en occupe ». Mettez votre confiance de côté et acceptez le fait qu’il y a probablement quelque part un clinicien qui a passé des années à étudier cette maladie rare particulière, qui la connaît mieux que quiconque – ou peut-être qu’il existe un petit réseau d’experts hautement spécialisés dans cette maladie rare.
En tant que jeune clinicien ou étudiant, votre travail consiste à localiser les ressources. Vous allez lire les études sur cette maladie rare. Regardez les auteurs dont les noms reviennent sans cesse dans la littérature. Prenez contact avec ces personnes et dites-leur : « Vous semblez être un véritable expert de cette maladie, et je m’occupe d’un patient qui, je crois, souffre de cette maladie. J’apprécierais beaucoup votre participation, vos idées, vos suggestions, en ce qui concerne le parcours de soins. Qu’en dites-vous ? » Ils vous répondront, car ces cliniciens sont passionnés par cette maladie rare et par les patients qui en sont atteints.
Alors s’il vous plaît, jeunes cliniciens, trouvez ces experts, établissez la connexion et aidez à servir de pont entre le patient atteint d’une maladie rare qui est en face de vous et l’expert qui est à un courriel de distance. Il peut se trouver dans une autre ville. Ils peuvent même se trouver dans un autre pays. Mais il est très probable qu’en raison de leur passion et de leur fascination pour cette maladie rare, ils feront plus que ce que vous pouvez imaginer pour vous aider et aider votre patient. Pensez-y. Je vous prie d’y penser.
Shiv : C’est un conseil incroyable. Vous m’avez mis en contact avec Durhane Wong-Rieger, de l’Organisation canadienne pour les maladies rares, et nous avons discuté hier. Elle participera au podcast dans quelques semaines. Elle a mentionné des choses similaires et a suggéré que nous fassions un cours qui aide notre public et les professionnels de la santé en début de carrière non seulement à mieux identifier ces maladies rares, mais aussi à y regarder à deux fois. Nous espérons qu’avec l’amélioration de l’intelligence artificielle, la lecture des échographies et d’autres choses de ce genre, ils ne seront plus obligés de connaître toutes les maladies rares.
Être ce pont et cette ressource n’est pas vraiment enseigné. Certaines communautés de maladies rares ont la chance d’avoir des défenseurs comme vous, intelligents et motivés. Si quelqu’un qui écoute ce podcast a manqué l’introduction sur votre identité et votre parcours, il pensera à différents moments : « Oh, c’est un médecin », vu la facilité avec laquelle vous parlez de toutes ces maladies. Ou bien « c’est un parent », lorsque vous parlez de votre parcours personnel ; « c’est un avocat », lorsque vous parlez de la législation transfrontalière en matière de soins de santé ; « c’est un défenseur, qui dirige une organisation et travaille sur les maladies rares ».
C’est également un point important. Vous trouvez la bonne combinaison – une personne ou un groupe de personnes très motivées – et vous constituez ensemble l’équipe de soins. Les personnes qui nous écoutent ne verront probablement jamais certaines pathologies. Mais le fait est que s’ils écoutent ceci, ou s’ils regardent une vidéo d’Osmosis sur ce sujet, quelque part au fond de leur tête, ils savent qu’il y a des choses qu’ils ne comprennent pas – et ils ont l’humilité de ne pas les comprendre. Et ils penseront à être ce pont, et à défendre leur patient – ou à demander à l’équipe d’infirmières de le faire, ou à un travailleur social d’être formé sur la façon de le faire. C’est vraiment essentiel. Je suis heureux que vous l’ayez mentionné.
J’aimerais aborder deux autres questions, et laisser la question ouverte. Vous avez déjà donné beaucoup de conseils à notre public, mais en élargissant, quel autre conseil voudriez-vous donner à tous ceux qui nous écoutent, en particulier en ce qui concerne les maladies rares ?
Philippe : J’aimerais encourager les auditeurs à envisager sérieusement d’explorer une maladie rare, de s’y plonger et de s’y immerger. Il s’agit de maladies très complexes. En tant qu’étudiants et jeunes cliniciens, vous êtes tous dotés d’un QI largement supérieur à la moyenne, ce qui pourrait constituer une très belle combinaison. Vous êtes très intelligents. Vous êtes très ambitieux. Vous avez une formation médicale et voici le mystère profond d’une maladie rare. Vous pourriez devenir l’un des experts mondiaux de cette maladie rare. Vous pourriez découvrir que plus vous allez loin et plus vous apprenez, plus vous aimez cette mission exploratoire.
Cela peut être vraiment fascinant, mais aussi décourageant, parce que beaucoup de ces maladies n’ont pas encore de traitement efficace. Vous verrez certains patients arriver, et malheureusement, vous les verrez partir. Le taux de mortalité de ces maladies rares est incroyablement élevé et se concentre sur les très jeunes patients. Mais cela donne encore plus de sens à notre action, car c’est là que se joue la bataille. Je veux dire par là que les maladies rares sont l’un des domaines les plus négligés des soins de santé.
Comme vous l’avez dit Shiv, il existe des milliers de maladies rares. La plupart d’entre elles n’ont pas de traitement efficace ou de remède. Mais d’après ce que nous apprenons sur la génétique, les choses pourraient être en train de changer. Nous pourrions être en train de franchir un cap, grâce à la thérapie génique, et vous pourriez donc être celui qui fera une énorme différence. Peut-être pas pour le monde entier, vous savez ? Pas comme Jonas Salk, mais pour une petite population de patients qui ont désespérément besoin d’aide. Ils vous seraient absolument dévoués pour vos efforts – pour le fait même que vous consacriez votre temps et votre énergie à essayer de faire la différence pour eux.
Vous ne pouvez pas imaginer la loyauté et la dévotion profondes que nous, patients atteints de maladies rares, avons pour ces cliniciens acharnés qui participent aux conférences sur nos maladies rares et qui publient des articles sur nos maladies rares. Nous les considérons comme l’espoir le plus brillant pour nos enfants. Je vous encourage donc vraiment à vous intéresser à l’espace maladies rares. Ce n’est qu’une idée. Le monde vous est ouvert. Vous pouvez prendre tellement de directions différentes, mais pensez à celle-ci, pensez à la voie des maladies rares. C’est une voie digne d’intérêt.
Shiv : Je pense que c’est très bien exprimé. C’est une histoire qui revient sans cesse… qu’il s’agisse de « Chasing My Cure » [Dr David Fajgenbaum] ou de John Crowley, atteint de la maladie de Pompe – un ou plusieurs cliniciens consacrent leur vie à une maladie rare. Que ce soit parce qu’il s’agit d’un défi intellectuel, qu’ils ont une histoire personnelle liée à cette maladie, qu’ils sont simplement curieux, ou qu’ils veulent lancer un radeau de sauvetage pour cette communauté qui a besoin de beaucoup d’aide.
En ce qui concerne la comparaison avec Salk, je dirai aussi qu’il existe des exemples où des cliniciens ou des chercheurs consacrent du temps à découvrir les raisons de l’apparition d’une maladie rare – et les conséquences sont considérables. Par exemple, l’hypercholestérolémie familiale ; la recherche sur cette maladie rare a conduit au développement des statines, qui sont aujourd’hui utilisées par plus de 200 millions de personnes dans le monde. Il est donc tout à fait possible que, dans le cas de certaines de ces maladies très redoutables et difficiles à traiter, il y ait, sous toutes ces couches, une physiologie ou une pathophysiologie fondamentale qui pourrait être utilisée pour de nombreuses autres maladies.
Je tiens donc à le préciser à notre public ; j’espère que nous pourrons motiver certains d’entre eux à poursuivre dans cette voie. Deux autres questions. Comment va Lysiane maintenant ? Elle a cinq ans, je crois ?
Philippe : Oui, elle a cinq ans. Elle est une enfant handicapée. Et c’est une chose étrange, parce qu’il y a un chevauchement entre la communauté des maladies rares et la communauté des handicapés. Elle est les deux. Elle est atteinte d’une maladie rare – une qui a été diagnostiquée et une autre que l’on essaie encore d’identifier – et elle est handicapée. C’est un véritable défi. C’est très, très difficile.
Nous faisons de notre mieux, chaque jour. On apprend beaucoup sur soi-même en tant que personne et en tant que parent. On est poussé dans ses retranchements… on est poussé au-delà de ce que l’on pensait être ses limites. Et cela ne devient pas vraiment plus facile. Honnêtement, cela ne devient pas vraiment plus facile. Les choses changent, mais c’est une étrange odyssée que d’être un parent d’un enfant atteint d’une maladie rare, pour nous, et je pense pour beaucoup de parents d’un enfant atteint d’une maladie rare. Cela vous oblige à tout remettre en question et à vous poser de grandes questions sur la vie.
Vous ne pouvez pas continuer à vous demander « pourquoi nous ? ». Au lieu de cela, vous devez changer de vitesse et vous demander « quelle est la prochaine étape ? », vous savez, « que pouvons-nous faire maintenant ? » On ne peut pas se permettre de s’apitoyer sur son sort. Il faut relever les défis de chaque jour. Quand on est parent d’un enfant atteint d’une maladie rare, on fait tout ce qu’on peut pour votre enfant, au mieux de vos capacités.
L’une des choses qui nous inquiètent – et je sais que beaucoup de personnes dans notre situation comprendront exactement ce que je veux dire – c’est que nous nous inquiétons de ce qui se passera lorsque nous ne serons plus là. Comment votre enfant sera-t-il pris en charge, et de quelle manière, lorsque vous ne serez plus là ? C’est l’une de ces choses bizarres auxquelles le parent typique n’est pas vraiment confronté. Vous espérez que votre enfant sera admis dans une grande école, qu’il trouvera le travail qu’il souhaite et qu’il aura un mariage heureux. En fait, nous nous inquiétons de ce qui se passera quand nous serons morts. Cela semble vraiment morbide, mais c’est un exemple de la gravité intense de l’expérience des maladies rares – en particulier lorsque la maladie rare a une composante neurologique – pas seulement un handicap physique, mais aussi un handicap intellectuel.
C’est dur, c’est dur. Mais il faut continuer à avancer. Et je pense que les difficultés peuvent potentiellement déboucher sur de très belles choses. En Amérique, l’Organisation Nationale pour les Maladies Rares (« NORD »), qui a changé la donne pour les patients atteints de maladies rares, a été créée par une femme, Abbey Meyers. Elle s’est décrite – et c’est une citation – comme « une simple femme au foyer du Connecticut dont les enfants sont atteints d’une maladie génétique rare ». Cette « simple femme au foyer » a créé NORD, qui est à l’origine de l’adoption de la loi sur les médicaments orphelins de 1983. Aucune politique au monde – ni en Amérique, ni en Europe – n’est comparable aux avantages découlant de la loi de 1983 sur les médicaments orphelins.
L’idée est donc que les parents qui n’ont pas de formation médicale, mais qui ont leur mot à dire – ils ont des enfants atteints d’une maladie rare, ou ils souffrent eux-mêmes d’une maladie rare – peuvent faire de bonnes choses. Ils peuvent jouer un rôle important dans le mouvement. En fin de compte, ce sont les cliniciens qui comptent, mais ceux qui ne sont pas cliniciens peuvent aussi apporter une contribution très utile et ouvrir des portes aux cliniciens. Ils peuvent aider à obtenir des financements pour la recherche, ils peuvent aider à faire passer des lois qui incitent les entreprises pharmaceutiques à investir dans la recherche et le développement, etc.
Et comme vous l’avez dit, la recherche et le développement dans le domaine de médicaments orphelins pour les maladies rares a souvent des effets bénéfiques inattendus pour la population générale. Lorsque l’on étudie des conditions extrêmes, on apprend souvent des choses sur les conditions plus courantes. Il ne faut donc pas croire qu’il s’agit uniquement de charité, pour de minuscules sous-groupes de patients. Non, c’est de la science – et grâce à cette recherche, vous pouvez apprendre et faire la différence, pour de nombreuses personnes, et pas seulement pour les patients atteints de maladies rares.
Shiv : Absolument. C’est un très bel exemple de cette célèbre citation : « Ne doutez pas qu’un petit groupe de personnes très motivées puisse changer le monde. En fait, c’est la seule chose qui l’ait fait. »
Philippe : Margaret Mead, c’est ça ?
Shiv : Margaret Mead. Oui, exactement. Je l’ai paraphrasée, j’ai pris beaucoup de libertés. Mais oui, c’est une de ces citations très motivantes. Tout ce que nous pouvons faire pour contribuer à la sensibilisation et à l’éducation est une chose à laquelle je sais que nous sommes attachés chez Osmosis et Elsevier.
Philippe, y a-t-il autre chose ? Nous avons couvert beaucoup de terrain. Je vous suis très reconnaissant du temps que vous m’avez accordé. Y a-t-il quelque chose d’autre que vous aimeriez laisser à notre public aujourd’hui avant de vous laisser partir ?
Philippe : J’aimerais dire que les médecins ont parfois l’impression d’être sur la sellette. Mais vous, les cliniciens, vous avez l’un des boulots les plus difficiles qui soient, d’accord ? Les enjeux ne pourraient pas être plus élevés, et il y a tellement de choses que nous ne savons pas. Nous en savons beaucoup, mais il y a tant de choses que nous ignorons. Je tiens donc à vous remercier de faire l’un des métiers les plus difficiles qui soient. Nous vous apprécions et nous avons besoin de vous. Alors continuez à travailler, gardez la foi, et acceptez mes remerciements et mon admiration pour vos études et votre travail acharnés, ainsi que pour le stress auquel vous êtes confrontés chaque jour dans votre carrière de cliniciens. Je vous remercie beaucoup. Je l’apprécie, et toute ma famille l’apprécie. Nous avons besoin de vous et nous vous remercions.
Shiv : Philippe, merci beaucoup d’avoir pris le temps de partager votre histoire et tant d’idées. Il va être très difficile pour nous de choisir la citation qui accompagnera ce podcast. Je dirai que nous avons fait plus de 300 podcasts ; j’en ai probablement fait environ 70 %, en tant qu’animateur. Celui-ci est certainement l’un de mes préférés, si ce n’est le premier, simplement parce que j’entends la passion. Il contient beaucoup de bonnes idées – et je veux vraiment que tous nos auditeurs s’engagent comme vous l’avez dit. Qu’il s’agisse d’être ce pont, lorsqu’ils voient quelque chose qu’ils ne comprennent pas, ou d’aller jusqu’au bout et de devenir un véritable défenseur ou un leader, ou encore d’assister aux symposiums sur une pathologie spécifique et peut-être d’avoir un impact incroyable du point de vue de la politique, de la recherche ou de la clinique. Tout ce qu’ils peuvent faire.
J’apprécie vraiment, vraiment, le temps que vous m’avez accordé. Je suis très heureux que Kumsal nous ait mis en contact.
Philippe : Merci. Merci, Shiv. Merci à Osmosis et à Elsevier. J’apprécie vraiment l’intérêt que vous portez à ce sujet. Je vous en suis très reconnaissant. Merci beaucoup pour cette opportunité.
Shiv : Nos auditeurs peuvent s’attendre à de nombreux autres épisodes consacrés aux maladies rares. C’est un domaine qui nous passionne pour les raisons que nous venons d’évoquer pendant une heure. Sur ce, permettez-moi de vous remercier d’avoir écouté l’émission d’aujourd’hui et n’oubliez pas de faire votre part pour élever la ligne et aplatir la courbe.